Chirurg Dr. Georgi Zhelev, MD, pracuje na Chirurgické klinice na Gastroenterologickém oddělení „Tsaritsa Yoanna – ISUL“ UMBAL a v Medicodiagnostickém centru nemocnice. Jeho profesní zájmy jsou v oblasti kolorektální a miniinvazivní laparoskopické chirurgie.
O diagnostice a léčbě kolorektálního karcinomu hovoříme s doktorem Georgi Jelevem.
– Doktore Zheleve, jací pacienti k vám chodí s kolorektálním karcinomem?
– Vidíme celé spektrum pacientů s kolorektálním karcinomem. Je to třetí nejčastější nádor u lidí. U mužů je třetí po karcinomu plic a prostaty a u žen třetí po rakovině prsu a děložního čípku. Kolorektální karcinom je přibližně 1,3krát častější u mužů. Nejčastější lokalizace nádoru je v konečníku a v sigmoidálním tračníku, za druhé v pravé části tlustého střeva. Nejčastěji jsou pacienti, se kterými pracujeme, ve třetím klinickém stadiu.
– Je to pokročilé stádium a není příliš pozdě na úplné vyléčení?
– Poměrně pozdě, ale se všemi možnostmi úplného vyléčení při dodržení moderních léčebných protokolů tohoto onemocnění. Mělo by být známo, že léčba kolorektálního karcinomu je multimodální. To znamená, že operace je důležitou součástí léčby, ale ne jedinou. Nejčastěji diagnostikují gastroenterologové. Chemo- a radiační terapeuti jsou zapojeni v nezbytné fázi léčby adjuvantní nebo neoadjuvantní chemo- a radiační terapií. V procesu léčby se provádí genetická diagnostika pro zpřesnění terapie, rehabilitace atd.
– Jak staří jsou vaši nejmladší a nejstarší pacienti?
– Měli jsme pacienty do 30 let, protože na pozadí některých dědičných onemocnění, jako je familiární adenomatózní polypóza, se může v raném stadiu života vyvinout kolorektální karcinom. Měli jsme také pacienty se sporadickým kolorektálním karcinomem do 40 let. Celosvětově je hlášeno omlazení onemocnění. Nejstaršímu, kterého jsme operovali, je 96 let.
Dr. Alexander Marinov: Pohyb snižuje riziko rakoviny tlustého střeva na polovinu
– Jsou známy příčiny nebo rizikové faktory tohoto onemocnění?
– Neexistuje pouze jeden faktor, který lze určit pro výskyt kolorektálního karcinomu. Z endogenních faktorů jsou to genové mutace v lidském genomu. Mezi exogenní faktory patří znečištění životního prostředí, nezdravý životní styl, nevhodná strava (dieta s nízkým obsahem vlákniny, příjem rafinovaných sacharidů a tuků, opakované používání stejného tuku při vaření, teflon, mikrovlnné zpracování potravin), nadváha, škodlivé návyky jako je kouření a konzumace alkoholu.
– Jaké jsou příznaky kolorektálního karcinomu?
– Za prvé, rakovina téměř nikdy nemá časné příznaky. Nejčastějšími příznaky, se kterými se naši pacienti prezentují, jsou stolice s patologickými nečistotami – krví nebo hlenem; anémie; ztráta tělesné hmoty; změna rytmu defekace; nadýmání (nadýmání); někdy jsou to závažné poruchy střevní pasáže s úplnou střevní obstrukcí. Když se objeví bolest, je to známka velmi pokročilého onemocnění nebo mimořádné situace související s kolorektálním karcinomem, jako je úplná obstrukce střevního traktu nebo perforace střeva.
– Existují lidé z rizikových skupin rakoviny tlustého střeva a konečníku, kteří by měli pravidelně docházet na preventivní prohlídky?
– Pro každého člověka po 50. roce věku je vhodné podstoupit profylaktickou kolonoskopii. U některých kontingentů se tak děje v dřívějším věku, jako je tomu u pacientů s familiární adenomatózní polypózou. Měli by se dodržovat od 20 let. S včasnou prevencí by měli začít i lidé s rodinnou zátěží – kteří mají prvostupňové příbuzné s kolorektálním karcinomem (otec, matka, sestra, bratr); dále pacienti se specifickými zánětlivými onemocněními střev – ulcerózní kolitida a Crohnova choroba.
Celosvětově je tento karcinom druhou nejčastější příčinou úmrtí na rakovinu. Ke snížení úmrtnosti je nejlepším prostředkem prevence rizikových skupin s cílem včasné diagnózy a zamezení vzniku karcinomu.
Kvalitní prevence se u nás bohužel neprovádí, i když by to vedlo k včasné diagnostice, možnosti léčby a sledování prekanceróz a pacientů s časným nádorovým onemocněním, vyvarování se nutnosti těžkých chirurgických zákroků, invalidity, dlouhé -termínová chemoterapie a radioterapie a v neposlední řadě úspora finančních prostředků v sociálním a zdravotním systému. Moderní medicína se snaží o prevenci a včasnou diagnostiku. Potřebujeme, aby na chirurgii skončilo co nejméně pacientů.
Dr. Georgi Zelev
– Jaká je nezbytná diagnóza k potvrzení karcinomu?
– Zlatým standardem pro diagnostiku je fibrokolonoskopie. Začíná to ale standardními a nejdostupnějšími testy – krevním obrazem, který hledá anémii; a ultrazvuk. Dobrý sonograf dokáže zaregistrovat nádor v tlustém střevě a konečníku. Ale povinným vyšetřením je vyšetření celého tlustého střeva kolonoskopií. Následně je pro staging onemocnění nutné provést počítačovou tomografii. Tak se zjistí, zda jsou metastázy v játrech nebo v lymfatických uzlinách. Studují se nádorové markery, které jsou důležité pro sledování onemocnění.
– Je ve všech případech nutné chirurgické odstranění karcinomu?
– Ve všech případech, kdy je to možné.
Konzervativní léčba kolorektálního karcinomu neexistuje. Operace závisí na fázi. Ve velmi časném stadiu – karcinomu In situ, který neprošel přes bazální membránu epitelu střevní sliznice, je možná konzervativnější léčba – intervenčními metodami.
Ale ve všech ostatních případech je nutná radikální operace – odstranění části střeva. Je třeba vědět, že v onkologické chirurgii není cílem pouze odstranění nemocné části orgánu, ale také jeho lymfodrenáž, neboť často jsou první distrakce v regionálních lymfatických uzlinách.
– Jaký typ je moderní chirurgie této nemoci?
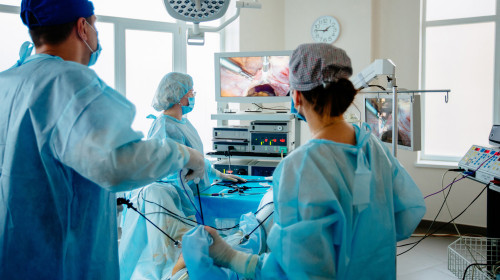
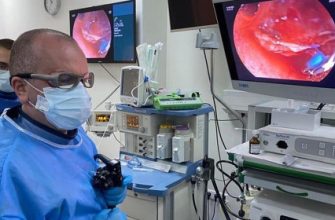
– Miniinvazivní chirurgie vstupuje i do léčby kolorektálního karcinomu. Přestože je tato technika minimálně invazivní, neznamená kompromis s onkologickou trvanlivostí chirurgického zákroku. Jakákoli konvenční operace tlustého střeva může být také provedena pomocí minimálně invazivní, laparoskopické metody. To platí i pro naši kliniku, kde aplikujeme celé spektrum laparoskopických operací u kolorektálního karcinomu.
Pozornost! Tyto potraviny způsobují rakovinu tlustého střeva
Laparoskopické operace jsou prováděny podle zavedeného algoritmu, práce je výhradně anatomická, s cévním přístupem, s adekvátní lymfatickou disekcí. Existuje mylná představa, že otevřené ordinace jsou lépe vidět. Pracujeme s kvalitním vybavením, s technikou 4K vizualizace, zvětšený obraz, který dostáváme při laparoskopické operaci, je mnohem detailnější než u otevřené operace.
Velkou výhodou laparoskopické operace je, že hlavní chirurgické trauma otevření břišní stěny je redukováno na malý řez, který se provádí na konci minimálně invazivního výkonu k odstranění nemocné části střeva z těla. Tím se snižuje systémová zánětlivá reakce organismu, což má za následek rychlejší zotavení pacienta, menší pooperační bolesti, rychlejší obnovu střevní pasáže, rychlejší pohyb a obnovu příjmu tekutin a potravy, rychlejší návrat k běžnému životnímu stylu.
– Jaká jsou doporučení pro již operované pacienty?
– Liší se podle objemu provedené operace, protože jedna věc je resekovat pouze sigmoideum a druhá je provést amputaci rekta – velký výkon, který končí trvalou kolostomií – vede střevo do hl. břicho až do konce života . Moje doporučení jsou, aby pacienti dodržovali dispenzární sledování. Radím jim, aby poslouchali svého onkologa a terapii, kterou předepisuje. Součástí dispenzarizace je i dlouhodobé pooperační sledování, které zahrnuje vyšetření nádorových markerů, kontrolní ultrazvuky, před stagingem počítačovou tomografii nebo PET scan.
Mara KALCHEVA